ДЛЯ ПАЦИЕНТОВ

У детей 3-7 лет отиты — катаральный, острый средний — довольно частое явление.
В этом возрасте отиты возникают главным образом как осложнение при ринитах, когда инфекция вместе со слизью попадает в среднее ухо через евстахиеву трубу (у маленьких детей, в отличие от взрослых, слуховая труба короткая и широкая, что значительно облегчает патогенным микробам проникновение из полости носа и носоглотки в барабанную полость).
При остром среднем отите ребенок жалуется на боль в ухе, которая усиливается при нажатии на козелок ушной раковины; нарушаются сон и аппетит, повышается температура тела; ребенок капризен, плаксив. Болезнь может продолжаться от нескольких дней до двух и более недель.
Тактика и лечение
Если у ребенка частые насморки и неоднократные отиты, есть смысл проверить ребенка на наличие в носоглотке аденоидов. Носоглотку с помощью различных методик исследует ЛОР-врач.
Если боли в ухе сильные и не помогают ни грелка, ни согревающий компресс, можно дать ребенку немного анальгина (в возрастной дозировке).
При первом же подозрении на отит нужно обратиться за помощью ЛОР-врача. Барабанная перепонка — орган очень чувствительный; и при воспалении перепонки — боль нестерпимая. При часто повторяющихся не леченных (гнойных) отитах могут быть очень нехорошие осложнения.
Пока доктор не пришел, можно несколько облегчить состояние ребенка. Во-первых, нужно следить за температурой, при повышении температуры — дать жаропонижающее. Во-вторых, если ребенок испытывает сильную боль, надо снять эту боль (в возрастной дозировке дается анальгетик). В-третьих, не следует забывать про простейшие лечебные мероприятия. Иногда (если вовремя взяться), чтобы остановить отит, бывает достаточно только согревания. Греть ребенку ухо можно с помощью обычной водяной грелки (или электрогрелки) или рефлекторной лампы. Если ребенку не больно, лежать ухом на грелке, то используется грелка. Под действием тепла инфекция в ухе погибает; кроме того, под действием тепла размягчается сера, которая, возможно, есть в наружном слуховом проходе, и вытекает на грелку. Греть ухо следует 3-4 раза в день по 15 мин. Если ребенок из-за боли не может лежать ухом на грелке, с успехом используется рефлекторная лампа (прогревание осуществляется в положении сидя).
Хороший эффект дают и согревающие компрессы. Они, с одной стороны, несколько уменьшают боль, с другой, — в значительной мере способствуют рассасыванию воспалительного очага и подавлению инфекции.
Согревающие компрессы при отитах делаются вокруг уха. Следует взять несколько (3-4) марлевых салфеток, сложить их вместе и в центре прорезать отверстие для ушной раковины. Потом — намочить салфетки в камфарном масле (слегка отжать, чтобы масло не сочилось) и положить вокруг больного уха — так, чтобы ушная раковина оказалась в прорези. Сверху накладываются целлофан, затем вата, и голова повязывается платком — для фиксации компресса. Ставятся такие компрессы 2 раза в сутки: в дневное время часа на 3-4 и на всю ночь (дети не любят компрессы, но нужно потерпеть).
Компрессы бывают не только камфарные. Можно использовать водочные, или спирт пополам с водой, или с подсолнечным маслом. Как правило, отдается предпочтение компрессам водочным или полуспиртовым, поскольку они не пачкают волосы ребенку (чего нельзя сказать о масляных компрессах).
Следует помнить, что компрессы нельзя делать при повышенной температуре!
Сухое тепло и компрессы ребенку не причинят вреда. Когда ребенка осмотрит врач и установит диагноз отита, окажется, что лечение уже начато и не потеряно очень драгоценное время. С точностью установить диагноз сможет только отоларинголог, поскольку никто, кроме него, не имеет специальных инструментов, чтобы заглянуть в ухо и увидеть состояние наружного слухового прохода и барабанной перепонки.
Отоларинголог и назначит основное лечение: покой, постельный режим, полноценное питание, антибиотикотерапия, сульфаниламидные препараты, симптоматические средства, местное лечение (сухое тепло, согревающие компрессы, противовоспалительные капли, мази), физиолечение и т.д.
При отите ухо ребенка надо держать закрытым. Для этого используется обычная вата. Она фиксируется платком или подходящей шапочкой.
Народная медицина рекомендует — закапывать в ухо по нескольку капель теплого настоя цветков ромашки аптечной (чайную ложку сушеного сырья залить стаканом крутого кипятка, настаивать 15-20 мин, процедить);
ставить в наружный слуховой проход фитилечки с маслом грецкого ореха на 2-3 ч;
ставить на 2-3 ч в наружный слуховой проход фитилечки с прополисным маслом (10-15 г прополиса измельчить ножом, залить любым из растительных масел, греть на водяной бане или в духовке 1,5-2 ч; при этом собственно прополис экстрагируется в масло, а воск оседает на дно сосуда);
в качестве болеутоляющего ставить в наружный слуховой проход фитилечки с миндальным маслом.

Сердечно-сосудистые заболевания — наиболее распространенные в настоящее время. Как свидетельствуют наблюдения врачей, многие болезни сердца и сосудов начинаются в детском и юношеском возрасте и болезнь у взрослого фактически является продолжением начавшегося ранее патологического процесса. Следовательно, предупреждение сердечно-сосудистых заболеваний должно проводиться с детского возраста. Для полного понимания основных механизмов болезней сердечно-сосудистой системы и для целенаправленного их предупреждения необходимо знать, как устроено сердце и как оно работает. Известно, что сердце и кровеносные сосуды, образующие систему кровобращения, обеспечивают все клетки и ткани организма необходимым количеством кислорода и питательных веществ, благодаря чему в клетках и тканях вырабатывается необходимая энергия и обеспечивается жизненно важная их функция. Сердце можно сравнить с мощным биологическим насосом, при сокращении которого кровь нагнетается в аорту, далее — в артерии, артериолы, капилляры и вены, и по венам кровь, уже несущая углекислый газ и утильные продукты из тканей и клеток, обратно возвращается в сердце. Продвижению крови способствует ритмичное сокращение мышцы сердца (систола) и мышц стенок артерий. Поэтому кровь в артериях продвигается в одном направлении под определенным давлением, или напором. Работа сердца сопровождается звуками, что можно уловить слухом. Эти короткие звуки в форме «биения», «стука» врачи называют тонами. Кроме того, в определенных случаях в сердце возникают шумы — более протяжные звуки, имеющие самый разнообразный характер по продолжительности, силе, тембру и т. д. Шумы могут прослушиваться как у здорового ребенка, так и быть проявлением различных болезней. Сердечно-сосудистая система ребенка во многом отличается от таковой взрослого человека. Прежде всего — это размеры сердца и сосудов, которые имеют отличительные возрастные соотношения с размерами грудной клетки. Имеются также отличия в их строении, функции. Эти различия в деятельности сердца ребенка особенно выражены во внутриутробном периоде и в период новорожденности. Чем меньше ребенок по возрасту, тем больше частота сердечных сокращений и, соответственно, пульса. При нормальной работе сердца его биение, тоны ритмичны, т. е. они возникают через определенный, равный промежуток времени. Однако у некоторых детей встречается так называемая «дыхательная аритмия» — изменение ритма сердца, связанное с дыханием и особенностями нервной системы, что относится к вариантам нормы. Артериальное давление у детей ниже, чем у взрослого, причем оно тем ниже, чем меньше по возрасту ребенок. С возрастом оно увеличивается и с 14—15 лет имеет равные со взрослыми показатели. Однако нормы артериального давления у детей школьного и особенно старшего школьного возраста подвержены значительным колебаниям, имеют особенности в зависимости от пола, состояния нервной системы, нагрузок, периода полового созревания.
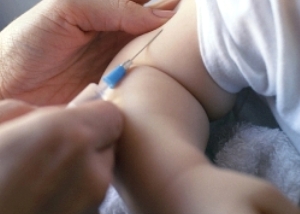
Московское управление Роспотребнадзора против полиомиелита призывает родителей сделать своим детям прививки. Иммунизация будет проводиться апреле и мае 2011 года. В мире остается нестабильной эпидемическая ситуация по полиомиелиту.
В Москве были усилены меры профилактики инфекции. В возрасте от 8 до 24 месяцев заболевают грудные дети, иногда данное заболевание может поражать детей от 4-5 лет. По данным, в 2011 году для 1,3 тысяч детей в возрасте от 12 месяцев до 3 лет запланировано проведение иммунизации.
Зарубежные и отечественные иммунологические препараты применяются для иммунопрофилактики. По данным ВОЗ, в прошлом году 975 случаев полиомиелитом было зарегистрировано в мире. 51 случай заболевание полиомиелитом отмечался с начала 2011 года.
Данное заболевание вызвано “диким” полиовирусом. Данное заболевание является инфекционным, при котором поражается центральная нервная система. На всю жизнь у 80% переболевших остаются параличи и парезы. В тяжелых случаях наблюдается поражение спинного мозга, приводя к остановке дыхания.

Вопрос очищения кишечника младенцу для молодых мама всегда актуален. Всем известно, что материнское грудное молоко является самым главным продуктом для младенца. Но часто случается так, что молодая мама не способна выкормить своего ребенка грудным молоком из-за его недостаточности.
Хорошо, если при такой ситуации приходится вводить дополнительный прикорм в виде смеси в редких случаях, когда все же грудное молоко является преобладающим в кормлении ребенка. Но иногда случается так, что грудного молока у мамы нет вообще. И тогда ребенка приходится переводить полностью на искусственное питание. Вы, конечно, можете на время забыть про эту проблему и заняться, например, подбором подарка для мужа на 23 февраля - это могут быть копии часов Vacheron Constantin, - но рано или поздно проблема запоров у малыша Вам о себе напомнит.
Искусственное питание может доставлять некоторые проблемы, возникающие с кишечником маленького человечка, не приспособленного еще к такой пище.
Как очистить кишечник младенцу?
При искусственном вскармливании необходимо постоянно следить за стулом младенца, так как при таком питании нередко возникают «запоры» и малыш не может справиться самостоятельно. Если опорожнение кишечника не наступает в течение суток, а ребенок при этом начинает основательно беспокоиться и плакать, необходимо принять некоторые меры, чтобы помочь ребенку очистить кишечник.

Как очистить кишечник младенцу?
Как очистить кишечник младенцу? Для этого нужно положить ребенка на чистую салфетку, подстелив под нее клеенку. Обе ножки малыша необходимо придерживать левой рукой на уровне ближе к животику. Чистым градусником, узкий кончик которого смазан кипяченым на водяной бане растительным маслом, войдите в отверстие прямой кишки и легкими круговыми движениями начинайте манипулировать.
Как очистить кишечник младенцу? При таких движениях малыш сразу почувствует облегчение, так как начнется отхождение газов из кишечника. Он тут же начинает активно тужиться, а вы должны ему в этом помогать, манипулируя кончиком градусника. Если вы заметите, что все-таки малыш не может самостоятельно опорожнить кишечник, необходимо сделать клизму.
Как очистить кишечник младенцу? Для этого наполните медицинскую «грушу» кипяченой водой, разведенной слабым (светло-розовым) раствором марганцовки и смажьте кончик «груши» растительным маслом. Обе ножки малыша держите на уровне ближе к животику и медленно начинайте вводить раствор в прямую кишку. Часто бывает достаточным одного раза, чтобы малыш почувствовал облегчение.
Лейкозы относятся к группе системных бластомно-гиперпластических заболеваний крови. Представляют собой многочисленные опухоли, которые возникают из кроветворных клеток и затем поражают костный мозг.
До сих пор причины возникновения лейкозов с точностью не выяснены. Существует множество различных теорий относительно этиологии лейкозов. Однако известно значение ряда факторов, способствующих возникновению и развитию этого заболевания; их можно перечислить: ионизирующая радиация, воздействие на организм некоторых химических веществ (например, бензола), фактор наследственности. Широкое распространение получила теория вирусной природы лейкоза: эндогенный вирус внедряется в геном клетки и, нарушив заложенную в нем генетическую информацию, обрекает клетку на развитие по иному, не свойственному ей пути.
Для лейкоза характерно патологическое разрастание тканей, участвующих в кроветворении, этот процесс называется гиперплазией. Кроме того, повсюду в организме, где есть мезенхимная ткань, развиваются патологические очаги кроветворения, это так называемая метаплазия. И еще одна важная особенность: при лейкозе страдает способность кроветворных клеток дифференцироваться в зрелые кровяные клетки.
Различают острые и хронические лейкозы. Острые лейкозы отличаются большей степенью злокачественности.
Лейкоз острый
К острым лейкозам относятся острый миелобластный лейкоз и острый лимфобластный лейкоз. И тот и другой быстро прогрессируют. Характеризуются появлением в крови множества молодых недифференцированных клеток (бластов), которые утратили способность созревать. В результате развивается анемия, и появляется геморрагический синдром.
Существуют различные клинические варианты острого лейкоза. При одном варианте типично появление кровоизлияний в кожу и слизистые, а также носовых кровотечений, кровоточивости десен, кровотечений в желудке и кишечнике и т.д. При другом варианте преобладающей является картина стойкой анемии. При третьем — на миндалинах, а также в полости рта и в ротоглотке возникают язвенно-некротические очаги. Как правило, заболевание сопровождается повышением температуры тела до высоких цифр. Больной жалуется на общую слабость, боли в конечностях. С течением времени присоединяются осложнения инфекционного характера. Увеличиваются печень и селезенка. Лимфоузлы могут быть увеличены незначительно. При исследовании крови обнаруживается преобладание молодых патологических форм клеток. Общее число лейкоцитов может быть как увеличенным, так и уменьшенным.
Лечение острого лейкоза
Поскольку прогноз данного заболевания неблагоприятный, целью лечения является достижение ремиссии (временного улучшения), по возможности более длительной. Лечение острого лейкоза комплексное: регулярные переливания эритроцитарной массы, введение средств, способствующих остановке кровотечений, применение цитостатических препаратов (сочетаются сразу несколько цитостатиков), дача гормонов, антибиотиков (против инфекционных осложнений) и т.д.
Лейкоз хронический
К хроническим лейкозам относятся хронический миелолейкоз, хронический лимфолейкоз, миеломная болезнь, остеомиелофиброз, эритремия. Первые два встречаются наиболее часто.
При хроническом миелолейкозе нарушается нормальное созревание гранулоцитарных лейкоцитов; кроме того, возникают очаги кроветворения вне костного мозга. Течение болезни может быть длительным, с продолжительными ремиссиями. Клинические проявления болезни следующие: больной жалуется на общую слабость, повышенную утомляемость, нарушение аппетита, ощущение дискомфорта или тяжести в левом подреберье; в костях появляются боли; повышается температура; снижается вес; увеличиваются печень и селезенка; могут иметь место кровотечения; развиваются инфекционные осложнения; при исследовании крови — анемия, повышенное количество лейкоцитов, появляются миелобласты и миелоциты. Лечение хронического лейкоза: при быстром щюгрессировании болезни лечение — как при остром лейкозе; вне обострения — общеукрепляющее, поддерживающее лечение (витаминотерапия, препараты железа, миелосан, миелобромол и др. средства).
Для хронического лимфолейкоза характерно патологическое разрастание лимфатической ткани в виде лимфом — чаще в органах кроветворной системы (в костном мозге, в селезенке, печени, лимфоузлах), реже в иных органах. Клинические проявления: больной предъявляет жалобы на общую слабость, постоянное чувство усталости, отсутствие аппетита, некоторое похудание; увеличиваются лимфоузлы — сначала в какой-нибудь одной группе, а затем во все группах; лимфоузлы безболезненные, довольно плотные на ощупь, подвижные, могут сдавливать некоторые внутренние органы; несколько увеличены печень и селезенка; при исследовании крови — анемия, тромбоцитопения, увеличение количества лейкоцитов (в основном за счет лимфоцитов); большинство лимфоцитов — зрелые, однако встречаются и незрелые формы и распадающиеся лимфоциты. Лечение: при отсутствии выраженной симптоматики заболевание не требует активного лечения; богатая белками диета, витамины, режим дня, санаторный отдых и т.д.; при быстром прогрессировании — цитостатические препараты, гормональные средства (преднизолон, триамцинолон); в стадии ремиссии — поддерживающая терапия; в случаях сдавления лимфатическими узлами внутренних органов (вены, пищевод, трахея) показана рентгенотерапия.
Народная медицина при лейкозе рекомендует
использовать паслен дольчатый;
принимать настой листьев крапивы как эффективное кровоочистительное средство (столовую ложку измельченного сырья залить стаканом кипятка, настаивать 10 мин) в холодном виде по столовой ложке 3 раза в день;
принимать настойку березовых почек (на 70%-ном спирте в соотношении 1:5) по чайной ложке или отвар березовых почек (столовую ложку сырья залить стаканом воды, кипятить на слабом огне 20 мин) по столовой ложке 3-4 раза в день;
пить настой из цветущих побегов гречихи (стакан травы на 1 л кипятка) без нормы;
принимать в качестве гемосорбента активированный уголь, к которому добавлен корень окопника.
ДЛЯ ВРАЧЕЙ
Новорожденный ребенок, как правило, получает чай еще до первого кормления. В последующем чай входит в питание ребенка на весь период грудного возраста. Новорожденный ребенок хуже переносит жажду, чем голод, И взрослые плохо переносят жажду, но у новорожденных жажда может привести к тяжелому заболеванию. В первый день новорожденному дают чай только в том случае, если он плачет или ведет себя беспокойно, на второй день — после каждого кормления грудью, даже если ребенок не плачет. Если ребенок плачет между двумя кормлениями, надо дать ему чай, но не более одного раза. Ребенку надо давать чай и ночью, если он плачет. Многие матери боятся ночью поить чаем плачущего новорожденного, опасаясь, что этим избалуют ребенка и что он в последующем будет плохо спать ночью. Это неправильное мнение. Через несколько недель после рождения ребенок обычно перестает плакать по ночам. Грудному ребенку необходимо обязательно давать чай в жаркую погоду, в особенности если ребенок потеет или ведет себя беспокойно. Ребенка надо поить чаем и зимой, если воздух в комнате сухой (например, в квартирах с паровым отоплением) или если в комнате жарко и ребенок потеет. Больного ребенка, у которого отмечаются повышение температуры, понос или рвота, обязательно надо поить чаем. При поносе или высокой температуре надо давать детям слегка подогретый чаи каждый час. При продолжительной рвоте надо давать ребенку по пол-ложки чая каждые 5 минут до прихода врача. Обычно ребенку надо давать столько чая, сколько он охотно пьет. Если после этого не возникнет рвота, то количество чая но надо ограничивать. Новорожденного надо поить чаем с ложки, а грудного ребенка из бутылки с соской. Лучше, если ребенку в течение первых 2—3 лет вместо воды давать слабо заваренный чай. Вода обычно не совсем чистая; кроме того, если ребенку давать холодную воду из колодца или водопровода, ребенок может легко простудиться, в особенности летом. Если воду подогреть или вскипятить, она становится невкусной, тогда как чай не теряет вкусовых качеств.
Можно давать отвар из ромашки, плодов шиповника или липового цвета и чай. Дети особенно любят отвар из плодов шиповника; он кисленький, приятный па вкус и, что особенно полезно, в нем содержится большое количество витамина С. Отвар из плодов шиповника надо приготавливать так: сухие плоды шиповника хорошо промыть, размять их, тщательно отобрать от косточек (лучше всего купить в аптеке уже очищенный шиповник), залить холодной водой и, покрыв стакан марлей, оставить на 2—3 часа; затем в этой же воде вскипятить и процедить. Для одного стакана отвара достаточно 1—2 чайных ложек сухих очищенных плодов. Чай надо кипятить. В кипящую воду надо бросить щепотку чая и дать покипеть несколько минут. Чай для грудного ребенка должен быть слабо заваренным. Свежий чай или отвар надо готовить 1—2 раза в день. Чай можно давать и без сахара или добавлять 1 чайную ложку сахара на 100 мл чая. Температура чая должна соответствовать температуре пищи. Температуру чая можно определить, если накапать несколько капель чая на кожу руки.
На правах рекламы

"Расти здоровым с первых дней" – совместная образовательная программа ГУ НИИ питания РАМН и Gerber по питанию детей на первом и втором году жизни рекомендует следующие правила здорового питания для Вашего малыша:
1. Постарайтесь кормить малыша грудью, ведь грудное молоко содержит все необходимые питательные вещества, необходимые для полноценного развития малыша в первые месяцы жизни. Кроме того, грудное молоко – гарантия хорошего иммунитета, оно обеспечивает природную защиту от инфекционных и аллергических заболеваний (узнайте больше о том, как избежать риска пищевой аллергии, на www.gerber.ru).
2. Примерно в 4-6 месяцев* начинайте вводить прикорм в дополнение к грудному молоку или адаптированной смеси. В этот период у малыша, как правило, хороший аппетит и маминого молока или смеси явно недостаточно. Также малышу пора учиться приобретать навыки питания и учиться воспринимать различные вкусы и текстуры продуктов.
3. СЧИТАЕМ ДО 1. Питание, состоящее из одного компонента, позволит сократить риск аллергии и постепенно знакомит малыша с новыми продуктами. Поэтому прикорм следует начинать с однокомпонентных продуктов : овощных и фруктовых пюре, или каш. Чистая рецептура без сахара, соли, крахмала и добавления соков более сладких фруктов – идеальна для начала путешествия в мир новых вкусов!
4. Каша, обогащенная железом и цинком, в сочетании с пюре или соком, обогащенным витамином С – важное дополнение к грудному молоку. Железо необходимо ребенку для здорового роста и полноценного умственного развития. Цинк является важным питательным веществом – для нормального функционирования иммунной системы (подробнее о питательных веществах, необходимых малышу на первом году жизни, читайте на www.gerber.ru).
5. 100%-ые соки и вода – полезные напитки для Вашего малыша, но следите, чтобы они не вытеснили из его рациона грудное молоко или адаптированную смесь.
6. Кормите малыша нежирным мясным пюре и другими продуктами, богатыми белком. Начните знакомство с мясных пюре – без соли, состоящих из одного вида мяса: индейки или ягненка.
7. Разнообразьте рацион малыша, смешивая уже знакомые ему продукты, например, смешанные фруктово-овощные пюре или мясо с овощами.
8. После 8 месяцев чаще включайте в ежедневный рацион питания малыша разные овощи и фрукты.

9. После того, как малышу исполнится год, ему можно предложить цельное коровье молоко (если нет противопоказаний).
10. Желудок малыша очень мал. Каждый кусочек должен быть полезен и питателен. Постарайтесь избегать высококалорийных, но бедных питательными веществами продуктов, таких как жареный картофель, газированные напитки, сладости.
11. Предлагайте малышу разные продукты и позвольте ему съесть столько, сколько он хочет. Следите за знаками голода и сытости малыша, дайте ему самостоятельно регулировать количество потребляемой пищи. (узнайте, как определить, сыт или голоден кроха, на www.gerber.ru).
12. Постарайтесь правильно питаться сами, ведь ребенок учится, глядя на Вас.

Подготовлено по материалам сайта www.gerber.ru
* Более подробно о сроках введения прикорма:
Пищевое поведение ребенка от месяца к месяцу
Примерная схема введения продуктов и блюд прикорма детям первого года жизни

 Регистрация
Регистрация Вход
Вход